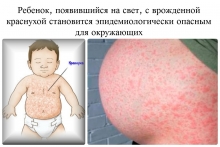
Краснуха является острым вирусным заболеванием, преимущественным образом диагностируемым у детей, за счет чего ее причисляют к «детским» инфекциям. Краснуха, симптомы которой и определяют название этого заболевания, проявляется, прежде всего, в виде характерного цвета сыпи, кроме того, это заболевание также является достаточно опасным для беременных женщин, а точнее для плода, по причине его прямой связи с развитием врожденных уродств у детей с внутриутробной смертностью.
Общее описание
Относится вирус краснухи к тогавирусам, toga в переводе обозначает плащ, что определяет характерные его особенности: при помощи двойной мембраны им покрывается собственная молекула РНК. Поверхность такой мембраны располагает шипами в виде ворсинок, в состав их входит гемагглютинин, а также нейрамінідаза. Что касается заразности, свойственной краснухе, то она, если сравнивать ее с другими капельного типа инфекциями (коклюш, корь, ветрянка) не столь внушительна, что определяется общей неустойчивостью к условиям внешней среды, которым, кстати, не может помешать даже такая двойная оболочка. Между тем, даже такие условия, в которых вирус, казалось бы, проигрывает по всем направлениям, восприимчивость неімунізованих пациентов составляет порядка 90%, что определяет вирус не столь уж безобидным.
Мы уже выделили, что вирус имеет неустойчивостью относительно тех условий, которые имеет внешняя среда. Тем ни менее, важно учитывать, что комнатная температура в помещении позволяет ему храниться в помещении около нескольких часов. Гибель вируса происходит достаточно быстро в случае изменений свойственной ему кислотно-щелочной среды в кислую или, наоборот, в щелочную пользу. Неустойчивость вируса известна относительно изменения температур, где гибель происходит при 56 ° C, а также при воздействии УФ-излучения, высушивание, применение средств дезинфекции, формалина и эфира.
Довольно большой риск заболеваемости краснухой для тех пациентов, которые никогда ранее не болели этим заболеванием, а также для тех, кто исключил необходимость прививки от него. Вспышки заболеваемости сезонными, приходятся они на зиму / весну. Что касается эпидемиологических вспышек, то их повторяемость отмечается каждые десять лет. Впоследствии перенесения краснухи у пациентов формируется иммунитет к этому заболеванию, как зачастую определяется, пожизненный, и, тем ни менее, повторное заражение имеет место быть и в будущем.
Как источник вируса рассматривается больной человек, у которого диагностируется острое течение инфекции или субклиническая форма проявления заболевания (данный вариант исключает видимость проявления симптоматики). Кроме этого как источников инфекции выделяют и детей с диагностированной у них врожденной формой краснухи, передача которой произошло от матери, подвергшейся заражению в период беременности. Что примечательно, врожденная краснуха делает детей источниками заболевания в течение срока до трех лет, причем на практике есть случаи, указывающие на продление срока выделения вируса, отмечается до достижения 18-летнего возраста.
Опасный заболел человек при краснухе за пять-семь дней до того момента, как у него появилась сыпь, а также в течение семи дней с момента ее исчезновения.
Относительно путей заражения мы уже отметили, что он капельный, а точнее воздушно-капельный (передача происходит при кашле, разговоре, крике, чихании, выраженном выдохе). Кроме этого заражение происходит и трансплацентарним путем, что подразумевает под собой заражение беременной при одновременном заражении плода. В качестве благоприятных условий для возможного заражения могут быть выделены места со скоплением в них населения, другими словами, это определяет организованного типа коллективы и пр.
Краснуха: симптомы
Продолжительность инкубационного периода (то есть времени между внедрением в среду организма возбудителя заболевания с последующей жизнедеятельностью и актуальными для этого процессами и между проявлением первых симптомов) для рассматриваемого нами заболевания составляет от 13 до 23 дней, причем уже с этих дней человек может выступать в качестве источника распространения возбудителя краснухи. Выделение его происходит за пять дней до того, как появляется сыпь, причем этого периода ничего специфического может не сопровождать, более того, даже могут не проявиться и катаральные выделения (их появление, как и появление других симптомов, может быть отмечено уже в комплексе с сыпью ). Таким образом, заражение нередко происходит и от людей, которые по всем видимым признакам являются «здоровыми».
Инкубационном периода сопровождает процесс проникновения и последующего прикрепления к слизистым вируса (он сосредотачивается в рамках области верхних дыхательных путей), постепенно картина заболевания указывает на то, что вирус проник и в область підслизових (что обеспечивается нейрамінідазою), а это, в свою очередь, приводит к его распространение по лимфатической системе. Таким образом, начиная с этого момента целесообразно рассматривать следующий период течения краснухи, то есть приближение продромального периода.
Следует заметить, что очередной период течения заболевания, которым является указанный продромальный период
в некоторых случаях может отсутствовать, поэтому это подразумевает переход к периоду высыпаний вслед за инкубационным периодом. Если же продромальный период проявляется, то продолжительность его течения составляет порядка от нескольких часов до двух суток.
Выраженность катаральной симптоматики не слишком значительна, она проявляется в недомогании, а также в температуре (до 38 градусов). Кроме этого отмечается увеличение лимфоузлов, что происходит за 1-2 дня до того момента, когда появятся высыпания, продолжительность подобного состояния при заболевании составляет от 1 до 3 недель. Следует заметить, что именно изменения, связанные с состоянием лимфоузлов, является единственным показателем наступления продромального периода. Увеличению, как правило, подлежат затылочные и заднешейные лимфоузлы, для них характерна безболезненность, отсутствие спаянности с тканями, их окружающими, а также мягкая консистенция.
Следующий период, период высыпаний,
длится около 3-4 дней. До того, как появятся собственно высыпания, на слизистой нередко образуется энантема имеет вид розовых пятнышек, сосредотачиваемых в области мягкого неба. Пятнышки эти впоследствии могут между собой сливаться, распространяясь до скобок и твердого неба. После появления в рамках слизистой сыпи, уже по всему телу образуется мелкопятнистой типа сыпь, хотя в большинстве своем ее сосредоточение отмечается в области сгибов конечностей, на лице и на ягодицах, а вот на подошвах и ладонях сыпь при краснухе не появляется. По характеру такая сыпь, как указано, мелкопятнистая, довольно обильная. Сливается она между собой крайне редко, яркость окраски теряется быстро - в рамках периода 1-3 дней (собственно и сама сыпь к этому времени исчезает). Диаметр ее составляет около 2-5 мм
Образование сыпи происходит по причине распространения по крови вируса при одновременном воздействии со стороны гемагглютинина, за счет которого происходит склеивание эритроцитов, что, в свою очередь, происходит также в комплексе с дерматотропізмом, при котором избирательно поражается кожа (слой дермы). В конце концов подобные процессы приводят к тому, что эритроциты в склеєному состоянии начинают «застревать» непосредственно в кожном слое. Ранее отмечены катаральные проявления могут быть и отсутствовать.
Краснуха, симптомы у взрослых при которой также сопровождаются артралгией (иначе - болями в суставах), кроме этого может проявляться и с некоторым покраснением, сочетается с отеком. Следует заметить, что краснуха у взрослых, аналогично ряду других «детских» заболеваний, характеризуется течением в более выраженной и острой форме. Дополнительно к симптоматике у них присоединяется лихорадка и высокая температура, ознобы. Нередко появляется сильный насморк и боль в горле, сочетающаяся с першением в нем и с кашлем, отмечается светобоязнь, слезотечение.
Сыпь, как основной симптом заболевания, проявляется у взрослых в более выраженном и обильном варианте, чем у детей, при этом образуемые пятна нередко сливаются друг с другом, что образует цели эритематозные участки, особенно их сосредоточение отмечается на ягодицах и на спине. Длительность удержания в рамках кожного покрова сыпи составляет около 5 дней, хотя не исключается и более длительный срок для этого. Что примечательно, краснуха у детей и симптомы ее, соответственно, протекает в более облегченной форме, чем краснуха у взрослых - в последнем варианте до 10 раз чаще диагностируются среднетяжелие формы заболевания и тяжелые формы.
Поражение кожи при краснухе (фото 1)
Поражение кожи при краснухе (фото 2)
Выздоровление обеспечивает полное исчезновение перечисленной симптоматики.
Собственно выздоровлением есть такой период в течении заболевания как период реконвалесценции,
в рамках которого все сопутствующие краснухе симптомы постепенно исчезают. Между тем, больной все также остается опасным для окружающих, потому как возможность их заражения все также актуальна (в частности это касается тех, кто не привит от краснухи и тех, кто ранее ею не болел), срок опасности больного в этот период определенный в неделю с момента исчезновения сыпи.
Что касается атипичной (или стертой) формы заболевания, то она распознается несколько сложнее. Для такой формы характерно повышение температуры в сочетании с болью в горле, а вот симптоматика интоксикации, так же как и главное проявление заболевания, которым, как уже указано, есть сыпь - все этой в данном варианте отсутствует.
Наибольшая доля вероятности заражения приходится на бессимптомную форму краснухи у пациентов, ведь ей, как можно понять из самого определения, не сопровождает какая-то симптоматика, которая указывает на наличие краснухи, тем ни менее, выделение вируса все также происходит. Учитывая то, что существует такая форма заболевания, крайне важным является обследование на наличие антител к нему при беременности.
Краснуха при беременности: симптомы
Для детей, так же как и для большинства взрослых, краснуха является практически безобидным заболеванием. Тем ни менее, заражение краснухой беременной женщиной может стать причиной практически катастрофическим последствиям.
При заражении во время беременности вирус, оказавшись в крови матери, попадает к зародышу посредством плаценты, поражая, тем самым, его ткани. Это, в свою очередь, приводит к инфицированию плода в период трех первых месяцев течения беременности, в ходе которых происходит нарушение внутриутробного развития.
По части рассмотрения последствий, наиболее опасным периодом при краснухе является именно первый триместр течения беременности, ведь именно в рамках этого периода происходит формирование всех систем и органов плода, и именно по ним ударяет вирус рассматриваемого нами заболевания.
Что примечательно, поражения, с которыми непосредственным образом сталкивается плод, могут носить самый разный характер, более того, степень подобного поражения не связана с тем, насколько тяжело протекает заболевание у самой беременной женщины. Она может в это время прекрасно себя чувствовать, не отмечая каких-либо изменений в собственном состоянии, в то время как вирус оказывает активное влияние на плод, провоцируя выкидыш, замершая беременность или мертворождение. Кроме этого не исключается и развитие тяжелейших форм поражения систем и органов в организме ребенка.
Особенности поражения и его тяжесть частности определяются исходя из того, на каком конкретно сроке беременная женщина подверглась заражению краснухой. Так, при заболевании краснухой на сроке 3-4 недели
провоцирует развитие врожденных уродств порядка 60% общего числа случаев заболеваемости, термин 10-12 недель
определяет подобную вероятность в 15% случаев, термин 13-16 недель
- В 7%.
В качестве критических периодов в поражении нервной системы плода определенный интервал в рамках 3-11 недели, в поражении сердца и глаз - интервал в рамках 4-7 недели и в поражении органов слуха - интервал в рамках 7-12 неделе беременности.
Таким образом, чем меньше срок беременности на момент диагностирования у женщины краснухи, тем чаще и в более тяжелой форме протекают впоследствии те или иные пороки в развитии плода.
в Наибольшей степени риск развития пороков актуален для плода у беременных, подвергшихся заражению в рамках периода 9-12 неделе после зачатия. В пределах указанного срока краснуха при беременности приводит, как правило, к выкидышу или к внутриутробной гибели плода, которая иначе определяется как «замершая беременность». Даже если удалось сохранить плод, нормальное его развитие практически в абсолютном большинстве случаев нарушается, что также приводит к появлению различных симптомов, характерных для врожденной краснухи.
Предпочтительно краснуха у матери, возникшая на ранних сроках течения беременности, приводит к развитию так называемого «малого краснушного синдрома», он в себя включает триаду Грета, которая подразумевает под собой следующие три основных патологии:
- катаракта
, что проявляется в виде помутнения хрусталика - возникает в одностороннем или двухстороннем варианте, нередко в качестве сопровождающего фактора выступает мікрофтальм (значительная степень уменьшения глазного яблока / яблок); - пороки сердца -
могут заключаться в незаращении артериального протока, поражении одной из сердечных перегородок или клапанного аппарата, в стенозе легочной артерии и пр .; - глухота.
Из указанных патологий в 98% случаев рождения ребенка с врожденной краснухой актуальны те или иные порки сердца, в 85% случаев отмечаются патологии зрения (преимущественно в виде указанного варианта, которым нами выделена катаракта). В 22% случаев диагностируется глухота (в той или иной степени выраженности ее проявления), причем она в большинстве своем проявляется в комплексе с вестибулярными расстройствами.
Кроме тех пороков, которые уже отмечены нами при врожденной краснухе, заражение матери этим заболеванием может спровоцировать на ранних сроках и другого типа патологии, например, пороки развития органов мочеполовой системы, печени, селезенки, скелета и пр.
Примерно в 72% случаев у детей с врожденной формой рассматриваемого заболевания диагностируются поражения того или иного типа, связанные с деятельностью нервной системы, особенно это касается головного мозга. Так, наиболее распространенными вариантами можно отметить поражения в виде:
- гидроцефалии, иначе - водянки головного мозга, при которой происходит избыточное накопление в желудочковой системе мозга цереброспинальной жидкости, что приводит на фоне актуальных для этого процессов к опережающему росту окружности головы и увеличению формы черепа;
- микроцефалии, что подразумевает под собой значительное уменьшение черепа и мозга в размерах при соответствии нормальным размерам других частей тела, при этом актуальным спутником микроцефалии является умственная недостаточность (она может проявляться как в нерезко выраженной форме имбецильности, так и в полной ідіопатія).
Периода новорожденности у грудного ребенка с врожденной формой краснухи сопровождают нарушения, связанные с мышечным тонусом, повышенной возбудимостью, а также двигательные нарушения, судороги, параличи и др. С течением времени не исключается усугубление состояния по части умственного отставания в развитии (по сравнению со сверстниками), не исключается и возможность снижения психического развития.
В случае заражения беременной женщины краснухой в период 13-20 недель срока беременности определяется некоторое снижение рисков, связанных с пороками развития, однако высокие показатели при этом все также определяются для патологий, связанных со слухом - подобного типа поражения возможны до срока 16 недель.
При краснухе, заражение которой произошло у беременной после 20-й недели срока (что, соответственно, определяет вторую половину беременности), риски, связанные с проблемами развития в значительной степени сокращаются. Между тем, не исключается вероятность развития хронической формы инфекции у будущего ребенка в том варианте, при котором поражение будет подвержена центральная нервная система в комплексе с органами чувств. Врожденная краснуха, которая спровоцировала подобные поражения ЦНС, далеко не всегда дает возможность определить патологию при рождении, потому как в любом варианте она может проявиться гораздо позже после этого. В частности к проявлениям, сопутствующим подобные поражения, относятся судороги, психические заболевания, умственное недоразвитие.
Кроме патологии, которая непосредственным образом касается плода, краснуха может стать причиной осложнений, возникающих в процессе родовой деятельности. В частности это те или иные ее нарушения, кровотечение или заражение крови (сепсис).
Учитывая всю тяжесть осложнений, которые актуальны для плода при заражении краснухой, это заболевание в мире признано как абсолютного медицинского показания к дальнейшему прерыванию беременности (аборта). Прерывание беременности проводится на основании данных по краснухе в рамках срока до наступления 16 недели беременности, причем независимо от актуальной степени тяжести проявления данного заболевания. Соответственно, даже в случае бессимптомного течения краснухи у беременной женщины нужно прервать беременность, потому, как и скрытое течение данного заболевания приводит к разрушительного влияния вируса на плод.
При выявлении краснухи на срок, превышающий 16 недель, а также при наличии подозрений относительно инфицирование плода, прерывание беременности производится до срока 28 ее недели. При выявлении заболевания у женщины на срок, превышающий 28 недель, осуществляется ее постановка на учет при отнесении к группе высокого риска. Такой вариант предусматривает необходимость в проведении ряда профилактических мероприятий, ориентированных на обеспечение защиты плода при одновременном лечении плацентарной недостаточности, проведении профилактики в комплексе с лечением, касающиеся невынашиваемости беременности.
Подводя итог относительно краснухи при беременности напомним, что заражение этим заболеванием в данный период возможно лишь в том случае, если у женщины отсутствует к этой инфекции иммунитет. Соответственно, важным является факт наличия в анамнезе краснухи в прошлом или прививки от краснухи до того, как наступила сама беременность.
Коревая краснуха у детей: симптомы
В данной постановке заболевания вынесен в отдельный раздел нашей статьи, и объясняется это следующим. Нередко появляются сомнения относительно особенностей данного диагноза, и, соответственно, его симптоматики, однако еще чаще возникает вопрос: в чем разница между корью и краснухой и чем есть такой «гибрид»? Кто-то ставит для обоих вариантов знак равенства, кто-то считает, что коревая краснуха тем или иным образом сочетает в себе симптоматику и одного, и другого заболевания. Итак, давайте разберемся, чем корова краснуха на самом деле является.
Краснуха является краснухой, а корь есть корь, и третьего здесь, в принципе-то не дано. Тем ни менее, для понимания сути именно этой, третьей недостающей составляющей, вникните немного в историю интересующего нас.
Итак, начнем с того, что множество детских заболеваний, при которых возникала сыпь розового цвета, в любое время определяло значительные сложности по части диагностирования конкретного и актуального в каждом случае варианта. Розеола, скарлатина, корь и краснуха - указанные заболевания встречаются и сейчас достаточно часто, а что уже говорить о заболевания, менее распространенных. Более того, сейчас, когда, казалось бы, по каждому из этих заболеваний известно практически все, или, как минимум, те факты, что скарлатина является заболеванием с природой бактериальным, а краснуха и корь - вирусные заболевания, диагностика все также остается сложной, а уж что говорить даже о недалеком, но прошлом.
В легкой форме корь напоминает краснуху, а тяжелая форма краснухи напоминает корь, скарлатина в легкой форме напоминает и краснуху, и корь и т.д. Именно подобная цепочка, определяющая некоторую видимую связь заболеваний, привела к тому, что в XIX веке Н.Ф. Филатов, который, как, возможно, вам известно, относится к основоположников педиатрии в рамках отечественных масштабов, выделил краснухой в двух формах, а именно короподібного краснухой и краснухой скарлатиноподобная.
Несколько позже скарлатиноподобная краснуха была опровергнута в собственном существовании, поэтому на деле осталось два заболевания, а именно коревая краснуха и корь. Еще через некоторое время было определено, что называть заболевания коревой краснухой несколько нелогично, потому как краснуха ни в каком другом виде не существует. Именно поэтому в современной медицине используется только одно название для этого заболевания, то есть то, в котором мы его и рассматриваем сначала - краснуха. Относительно заболевания «коревая краснуха», то оно хоть и появляется периодически то там, то здесь, но является устаревшим синонимом для краснухи, будучи одним и тем же с ним заболеванием. А поэтому симптомы багряницы у детей - это то же самое, что симптомы краснухи у детей, которые мы ранее рассмотрели в общем течении заболевания.
Диагностика
Основанием для постановки диагноза является характер проявления сыпи, сроки, в период которых она возникла, одномоментность характера высыпаний, а также особенности их локализации и в целом эпидемиологической обстановки. Самостоятельно устанавливать диагноз не имеет смысла, так как существует немало заболеваний, которые характеризуются подобными проявлениями симптоматики. Это может быть скарлатина, корь, ветрянка, энтеровирусная экзантема, псевдотуберкулез, а на начальных этапах - менингококковых высыпания и пр. Следует заметить, что непростительно ошибиться «мимо» указанных менингококкових высыпаний, так как слишком высоки риски - летальность данного заболевания определяется 30% -ная.
Итак, для выявления краснухи применяется, прежде всего, вирусологический метод, который ориентирован, прежде всего, на выявление вируса. Эффективность применения этого метода определяется исходя из сроков исследования фекалий и крови - целесообразным решением вирусологический метод станет в рамках 7-14 дня с момента инфицирования пациента (то есть до того момента, пока у него не появится сыпь). При наличии сыпи нужно удалять выделения из носоглотки.
Также используются серологические методы, с помощью которых определяется, являются вируснейтрализующие и классоспеціфіческіе антитела. Такого рода методы применяются в 1-2 сутки с момента появления у больного сыпи, а также на 20 сутки.
Метод реакции непрямой гемагглютинации (РНГА) и метод реакции нейтрализации (РН) - применяются с интервалом в 10 дней друг после друга, имеют в виду взятие крови дважды для изучения на предмет изменений, в ней произошли. Кроме этого используется метод реакции связывания комплемента (РСК), при котором проводится поиск комлементсвязивающего типы антител (обнаружить их можно в период трех лет с момента перенесения пациентом заболевания). Соответственно, РСК при положительном результате «находки» указывает на недавнее перенесение пациентом заболевания или на актуальность для него наступления периода выздоровления.
И, наконец, иммуноферментный анализ (сокр. ИФА) - с его помощью есть возможность выявления классоспеціфіческіх антител, на основании которых можно определить конкретный этап течения заболевания и его особенности (начальный период, острый период, реконвалесценция). Данный метод используется также в определении степени напряженности иммунитета в контексте рассмотрения необходимости вакцинации или ревакцинации. Также с помощью этого метода можно диагностировать врожденную краснуху.
Лечение краснухи
Специфического типа терапии, направленной на адрес лечения краснухи не существует. В качестве основных мер рассматриваются те из них, которые ориентированы на устранение отека мозга и его набухание (для чего применяются кріоплазма, лазикс и кортикостероиды). В рамках периода реконвалесценции используются ноотропные препараты.
В общем плане лечение заключается в назначении постельного режима (на срок в пределах 3-7 дней), полноценного питания (на основании учета возрастных особенностей). В рамках этиотропной терапии рассматриваются препараты віроциду (ізопринозин, арбидол), иммуностимуляторы и иммуномодуляторы. В качестве меры дезинтоксикационной терапии применяется обильное питье. Для устранения симптоматики, сопутствующей краснухе, применяются отхаркивающие препараты (с учетом конкретного типа кашля, с исключением варианта, например, с одновременным употреблением противокашлевых и отхаркивающих препаратов), анальгетики, жаропонижающие препараты.
При краснухе у беременной женщины на сроке до 28 недель беременности - показание к аборту на сроке после 28 недели, а также в случае невозможности выполнения аборта, применяются внутримышечные инъекции иммуноглобулина (дозировка - до 30 мл) в комплексе с рядом профилактических мероприятий, предусмотренных для защиты плода, обеспечении вынашивания беременности и устранения плацентарной недостаточности.
В случае появления симптоматики, что указывает на краснуху, необходимо обратиться к лечащему терапевту / педиатру, а также к инфекционисту. Беременным женщинам потребуется дополнительно консультация гинеколога.
Если Вы считаете, что у вас Краснуха и характерные для этого заболевания симптомы, то вам может поможет врач педиатр (или терапевт, инфекционист).
Не нашли что искали? Появился вопрос врачу? Пишите в комментариях, и мы обязательно Вам поможем сделать все для точной диагностики заболеваний онлайн.