Поликистоз яичников (его называют еще и склерокістоза яичников) - это хроническое заболевание, которое выражается в избытке у женщин мужских половых гормонов (андрогенов) и ановуляции (проще говоря, отсутствие овуляции). Появляется и развивается, в большинстве случаев, из-за гормональных нарушений в яичниках (которые и являются основным «поставщиком» андрогенов), структурах головного мозга (таких, как гипоталамус и гипофиз), надпочечниках.
Надпочечники вырабатывают дегидроэпиандростерон (ДГА) и производный от него сульфат, яичники - тестостерон (при поликистозе его уровень в крови превышает норму не более, чем в 2 раза) и андростендион. Среди основных андрогенов нужно вспомнить и 17-оксипрогестерон.
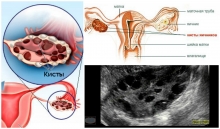
При повышенном уровне содержания в женском организме андрогенов изменяется структура яичников. Доминантные фолликулы перестают созревать каждый месяц, капсула их утолщается, более выраженным становится сосудистый рисунок. В результате нормальный рост фолликулов подавляется, и это неизбежно приводит к ановуляции, другими словами бесплодие.
При диагностике следует обратить внимание на то, что примерно в половине случаев при поликистозе яичников наблюдается ожирение (из-за нарушения обмена глюкозы). Как и в случае гиперандрогении, может усиливаться рост волос мужскому типу на теле и лице, снижается тембр голоса (т.зв. баріфонія), на коже появляется акне начинают выпадать волосы на голове. Как и при синдроме ановуляции, менструации в клинике нерегулярные и скудные, женщина бесплодна.
Симптомы
При постановке диагноза (только по всей совокупности замечаются клинико-лабораторных признаков) можно воспользоваться приведенной ниже статистикой:
- По гормональным показателям: наблюдается пониженный уровень прогестерона - в 100 процентах случаев; индекс ЛГ / ФСГ выше 2,5 - в 80%; уровень тестостерона повышен - в 60%.
- По ультразвуковым изучением: в яичниках наблюдается множество мелких кист (это несозревшіе фолликулы, диаметр не более 1 см) - в 86% случаев; передне-задний размер матки уменьшен, двустороннее увеличение объема яичников - в 80%.
- По лапароскопическим показателями: капсула гладкая и утолщена - в 92 процентах случаев; большое количество подкапсульной кист (несозревших фоликулов) диаметром до 1 см, сосудистый рисунок четко выражен, размеры яичников увеличены - в 92%.
Причины гормональных нарушений, которые приводят к поликистозу яичников, малоизвестные медицине до сих пор.
Последствия
За клиническими симптомами: бесплодие встречается в 100 процентах изученных случаев; ановуляция - в 100%; менструации мизэрни с самого их начала - в 86%; повышенное оволосение (гирсутизм) - в 56%; ожирение - у 54%. Запрещено также не заметить, что в медлітературе много раз отмечалась взаимосвязь поликистоза яичников и повышенного риска развития сахарного диабета и артериальной гипертонии, поскольку в женском организме нарушается обмен жиров.
Методы лечения и вероятные осложнения
При поликистозе яичников в настоящее время для лечения бесплодия сформировались два направления. При консервативных методах (эффективность оценивается как 50-процентная) используются гормональные препараты, стимулирующие рост в яичниках фолликулов, а также способствуют формированию и созреванию одного или нескольких фолликулов, что вызывает в итоге овуляцию.
Второе направление - оперативные вмешательства, которые действенно проводятся уже давно. Они также позволяют вызвать овуляцию и вернуть способность к деторождению (фертильность). Статистика таких операций показывает 90-процентное восстановление овуляции и 70-процентную частоту наступления маточной беременности.
Разберем эти направления более подробно
Консервативное лечение осуществляется, в большинстве случаев, чтобы снизить клинические проявления (при повышенном оволосении, акне и т.д.) поликистоза яичников. Во многих случаях продемонстрирован прием в течение нескольких месяцев оральных контрацептивов, которые обладают антиандрогенними свойствами. Отмена приема таких препаратов провоцирует яичники на активную работу, овуляция восстанавливается и в течение 2-3 месяцев возможно наступление беременности. Напомним, что такой метод коррекции нарушений в гормональной сфере допустимо и в том случае, когда женщина не заинтересована в наступлении беременности поэтому сейчас.
Возможно также, если этот метод оказывается неэффективным, проведения по общепринятой методике стимуляции овуляции в течение 4-6 месяцев. Женщина под тщательным ультразвуковым контролем получает в 1-ю фазу цикла определенные гормоны, потом, при достаточном созревании доминантного фолликула, назначается стимулятор овуляции. Уже позже используются препараты, которые поддерживают функцию появился желтого тела.
Напомним, что при ожирении обязательно проводятся мероприятия, направленные на снижение массы тела. Причем отмечены случаи, когда это понижение при поликистозе яичников бывает само по себе достаточным для восстановления нормальной овуляции.
Суть всех используемых в настоящее время хирургических методов лечения при поликистозе яичников - удаление или разрушение той части яичника, которая синтезирует андрогены. Такое оперативное вмешательство нормализует взаимоотношения между яичниками и центральными структурами мозга. Значительный недостаток таких методов - кратковременность результата от операций, поскольку яичник быстро восстанавливается. Рекомендуется попробовать забеременеть не позже, чем в ближайшие 4-5 месяцев после операции.
Напомним, что все операции на яичниках должны быть выполнены при поликистозе яичников лапароскопическим доступом. Риск образования спаек в малом тазу при лапаротомии велик, и ликвидировав поликистоз, как один из факторов бесплодия, можно способствовать образованию другого, ничуть не менее вредного. Современная медицина выделяет два основных вида оперативных вмешательств при поликистозе яичников:
- При клиновидной резекции проводится удаление части яичников с обеих сторон, эта операция считается достаточно действенной (по статистике восстановление овуляции наступает в 85 процентах случаев).
- При лапароскопической электрокоагуляции (или каутеризації яичников) на яичниках делаются в нескольких местах игольчатым электродом необычные «насечки». По сравнению с клиновидной резекцией этот метод оперативного вмешательства является намного более щадящим, поскольку минимизируется риск образования спаек.
Так, лапароскопия продемонстрирована а также деятельно рекомендуется в том случае, если в течение 4-6 месяцев наблюдается неэффективность консервативных методов лечения. Причем потом, если послеоперационный фон будет благоприятен, ожидается гораздо более высокая эффективность для наступления беременности повторного курса той же гормональной терапии.