Что представляет собой меланоформний невус? Ответ на этот вопрос известен не многим. Хотя некоторые люди все же знакомы с таким неприятным явлением.
Как выглядит меланоформний невус, какие виды образования существуют, как их диагностируют и лечат, мы расскажем ниже.
Основная информация
Меланоформние невусы представляют собой приобретенные (в процессе жизни) или врожденные родинки. В медицинской практике такие образования нередко называют доброкачественной опухолью. Хотя в некоторых случаях подобные родинки могут перерасти в злокачественные новообразования.
Врожденный меланоформний невус обычно растет медленно (в процессе развития человеческого организма). Достигнув определенной величины, такие родинки замирают.
Общая характеристика
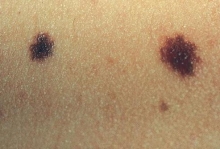
Меланоформние невусы – это доброкачественные новообразования, которые формируются в процессе патологических отклонений во время внутриутробного развития плода. Несмотря на то что эти пятна чаще всего являются врожденными, на теле человека они становятся заметными только в процессе взросления. На теле новорожденных и грудных детей таких родинок практически не бывает. Только у 4-10% всех малышей можно обнаружить пигментные пятна. С возрастом такие новообразования могут не только появляться, но и самостоятельно исчезать. К примеру, если у человека до 25 лет насчитывается примерно 40 родинок, то до 30 лет их может остаться всего лишь 15-20. Также следует отметить, что в преклонном возрасте (от 80 лет) невусов на теле практически не остается. Количество таких родимых пятен может значительно увеличиваться в возрасте 18-25 лет. Также могут меняться их размеры.
Специалисты утверждают, что наличие огромного количества родинок на теле является признаком высокого риска возникновения меланомы. В связи с этим за такими новообразованиями необходимо следить особенно тщательно.
Виды
Меланоформний невус – это образование, которое возникает из измененных клеток-меланоцитов, или так называемых невоцитов. В настоящее время различают следующие виды таких родинок:
- Невоклеточний пограничный. Это простое пятно, не поднимается, однако слегка выступает над поверхностью кожи. Такой невус имеет коричневую окраску и четкие контуры.
- Интрадермальний меланоформний невус. Это самая распространенная разновидность родимого пятна. Скопление пигментных клеток располагается в толще среднего слоя кожных покровов, то есть в дерме.
- Сложный пигментный. Такой невус возвышается над кожей. Он может иметь разный окрас. Очень часто на нем растут жесткие волоски.
- Внутридермальний. Это родинка, которая выступает над поверхностью кожи и имеет неровную, бугристую поверхность. Обычно она появляется в возрасте 12-30 лет.
- Голубой. Такое пятно имеет характерную окраску из-за того, что оно связано с отложениями меланина под кожными покровами. Голубые невусы плотные на ощупь и немного возвышаются над кожей.
- Базальный . Это вид родинки, что владеет обычным телесным цветом.
- Невус Ота обычно располагается на лице в виде «грязных» пятен.
- Невус Сеттона – это особая разновидность дермального пятна, когда вокруг него находится участок кожи, лишенный пигмента.
- Невус Ита очень схож с невусом Ота, однако находится под ключицей, в области лопатки, на груди или шее.
- Папилломатозний невус имеет большие размеры, располагается сзади на шее или на голове. Очень часто на нем растут волоски.
- Невус Беккера возникает у юношей 11-15 лет. Может достигать размера до 20 см.
- Линейный невус появляется с самого рождения и представляет собой группу небольших узелков, которые расположены на теле в виде цепочки.
Меланоформний невус: МКБ 10
Международная классификация болезней 10-го пересмотра используется в здравоохранении как ведущая статистическая основа. Согласно упомянутому документу, рассматриваемое заболевание имеет код – D22. Расположение этого заболевания в данной классификации следующее:
- Невус губы.
- Меланоформний невус века, включая спайку век.
- Невус уха и наружного слухового прохода.
- Невус и других неуточненных частей лица.
- Шее и волосистой части головы.
- Меланоформний невус туловища.
- Верхней конечности, в том числе области плечевого пояса.
- Невус нижней конечности, в том числе тазобедренной области.
- Меланоформний невус неуточненный.
Задача врача
Перед доктором, которые осуществляют диагностику данного заболевания, стоит целый ряд важнейших задач:
- Правильно установить вид родинки и определить возможности ее лечения.
- Распознать (вовремя) начало процесса образования злокачественного перерождения.
- Выявить показания к проведению других методов диагностики (при необходимости).
Обследования пациента
Обследование больного с родимым пятном начинают с беседы и осмотра. В процессе опроса доктор устанавливает такие важные подробности, как период появления родинки (с рождения или с возрастом), ее поведение в течение последнего времени (например, меняла цвет, увеличивалась в размерах и т. д.), раньше проведена диагностика и лечение. После опроса пациента следует его обзор. Врач оценивает размер, форму и расположение пятна, наличие на нем волос и другие особенности. Далее он ставит точный диагноз и назначает лечебные мероприятия.
Если необходимо, то врач проводит дополнительную диагностику. Для этого из родинки берут мазки. Показаниями к такому методу исследования являются: кровоточивость, трещины на поверхности родимого пятна.
Взятие мазка из невуса имеет существенный недостаток. В процессе этого может произойти микротравма, что впоследствии может спровоцировать злокачественный рост. В связи с этим такое исследование проводится только в специализированных онкологических клиниках.
Другие методы диагностики
Наиболее безопасным способом диагностики является метод люминесцентной микроскопии. При этом родинку осматривают под микроскопом, прямо на теле человека. Люминесцентная микроскопия – безопасная, точная и безболезненная процедура. Однако приборы для ее осуществления есть не во всех клиниках. Также для изучения родного пятна используют компьютерную диагностику. Благодаря этой методике получают изображение невуса, которое быстро сравнивается с имеющейся базой данных. В результате этого врач может очень быстро установить верный диагноз и назначить лечение.
Лабораторная диагностика
Такой способ применяют с целью установления процесса перерождения родимого пятна в меланому. Если оно становится злокачественным, то в крови больного появляются особые вещества, называемые онкомаркерами. Выявление таких позволяет поставить правильный диагноз и назначить соответствующее лечение.
Выбор методики лечения
Сегодня существует несколько способов лечения пигментных пятен. Они могут иссекаться хирургическим путем или лечиться другими альтернативными методами. Выбор терапии не может быть обусловлен желаниями самого пациента. Ее показания определяются врачом с учетом таких факторов, как:
- Особенности пигментного пятна (риск перехода в меланому, разновидности, размеры).
- Наличие необходимого оборудования.
Хирургический метод
Удаление невуса оперативным путем (с помощью скальпеля) представляет собой наиболее распространенную методику, так как она не требует использования специального оборудования. Такая тактика показана в отношении родинок, которые имеют большие размеры. К недостаткам этого метода относят следующие:
- в соответствии с правилами хирург должен удалить не только пигментное пятно, но и покровы, которые его окружают (примерно на 3-5 см вокруг);
- после удаления родинки очень часто остаются рубцы и шрамы;
- у маленьких детей такое образование практически всегда удаляют под общим наркозом.
Также следует отметить, что в некоторых случаях очень большие неводермальние приходится удалять родинки по частям. Врачи весьма редко прибегают к такому способу, так как часть пятна способна дать активный рост или переродиться в злокачественное новообразование.
Другие методы удаления
Кроме иссечения невуса помощью скальпеля, в современных клиниках используют следующие методы:
- Криодеструкцию (это заморозка родинки).
- Электрокоагуляцию (воздействие высокой температуры).
- Лазерную терапию.
нельзя не сказать и о том, что для удаления родимых пятен нередко применяют радиохирургические методы. Их суть заключается в том, что специальным прибором –сургитроном - генерируется пучок излучения (радиоактивного), который концентрируется в области патологического очага и удаляет его, не наносит вреда окружающим тканям.