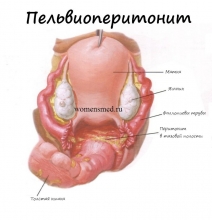
Воспаление брюшины малого таза в гинекологии называется пельвиоперитонит. Это заболевание вызывают болезнетворные бактерии - анаэробы, хламидии, кишечная палочка, гонококки, стафилококки, а значительно чаще смешанная флора (что грозит более тяжелым течением заболевания). Пельвиоперитонит может появиться на фоне воспалительных болезней органов малого таза женщины и развиваться первично.
Начальная стадия пельвиоперитонита часто связана с абортами, переохлаждением, менструацией, внутриматочными манипуляциями. Согласно принятой медицинской классификации воспалительных процессов брюшины малого таза у женщин пельвиоперитонит рассматривается как местный неограниченный перитонит. Пельвиоперитонит сопровождается образованием экссудата.
При пельвиоперитонит обусловленном паличкова и кокковой флорой, экссудат гнойный, при вирусном и хламидийном - серозно-гнойный или серозный, при гонорейном - гнойно-геморрагический.
Диагностировать пельвиоперитонит не сложно, хотя распространение процесса и наличие гнойных образований брюшины малого таза без дополнительного обследования можно только предположить. С целью постановки более точного диагноза, определения степени поражения органов малого таза женщины и отбора экссудата для изучения на бактериологическую природу делают лапароскопию (эндоскопическое обследование органов брюшной полости). Дополнительным методом, для уточнения диагноза, является ультразвуковая диагностика с применением влагалищных датчиков, которые позволяют уточнить локализацию воспалительного процесса-пельвиоперитонита. Эти изучения имеют определяющее значение в постановке окончательного диагноза и выбора оптимальной лечебной тактики. Сразу же при поступлении больной в стационар следует провести бактериологическое изучение влагалища, шейки матки и серологические изучения, для точной идентификации возбудителя воспалительного процесса. Следует принять к сведению, что микрофлора нижних отделов полового тракта лишь в половине случаев соответствует микрофлоре в маточных трубах и брюшной полости: наиболее точно изучение экссудата, полученного пункцией задней части свода влагалища или лапароскопией (при наличии показаний и условий).
в Последнее время во всем мире более деятельно используют тактику лечения больных пельвиоперитонитом, которая заключается не в повышении показаний к хирургическому удалению пораженных органов, а в широком применении лапароскопии, пункции задней части свода влагалища, дренирование брюшной полости.
Симптомы
Клиническая картина пельвиоперитонита ярко выражена. Высокая температура тела до 40 градусов, нередкий пульс (до 100 и более ударов в минуту), периодический озноб. Язык обложен серым налетом, сухой. Наблюдается некоторое вздутие живота, он не участвует в акте дыхания. Боли внизу живота.
Общее состояние больных тяжелое или средней тяжести. Могут появляться симптомы раздражения внутренних органов: нарушение мочеиспускания, задержка стула. В крови повышено СОЭ, повышенный лейкоцитоз.
Последствия
Для больных пельвиоперитонитом обязательное неотложная помощь и госпитализация в хирургический или гинекологический стационар. До госпитализации введение любых обезболивающих средств противопоказано из-за угрозы трансформации клиники заболевания.
Как правило при адекватном и своевременном лечении, с применением дренирования и лапароскопии, пельвиоперитонит заканчивается полным выздоровлением. Чтобы снизить возможность рецидива заболевания, не нужно сокращать время нахождения больных в стационаре, поскольку при ослабленной иммунной системе, может появиться диффузный перитонит, нарушение репродуктивной функции.
Методы лечения и вероятные осложнения
Методы лечения пельвиоперитонита включают в себя дренирование, лапароскопию, лекарственную терапию, терапию повышает иммунный статус больного.
Лапароскопия рекомендуется в двух случаях: если есть сомнения в диагнозе и если через дня после интенсивной дезинтоксикационной и антибактериальной терапии отсутствует положительная динамика. Дренажи и микроирригатор применяют для внутрибрюшных капельных инфузий дезинтоксикационных и антимикробных препаратов, а также постоянной откачки экссудата по типу перитонеального диализа.
В первые дни картина заболевания обычно проясняется. Необходимость хирургического вмешательства наступает в тех случаях, когда не обращая внимания на все консервативные методы лечения, явления пельвиоперитонита растут. Открытая стадия пельвиоперитонита переходит в закрытую за счет блокады сальника и петель кишечника воспалительный процесс замыкается в малом тазу.
При открытой, острой стадии пельвиоперитонита, лечение направлено на локализацию воспалительного процесса, подавление жизнедеятельности болезнетворных микробов, снятие интоксикации, уменьшение болевых признаков. В это время рекомендуется постельный режим с возвышенным положением верхней части тела, высококалорийное питание. Парентеральное питание должно содержать растворы калия, натрия хлорида, глюкозу с витаминами и белковые жидкости. Назначают болеутоляющие и снотворные препараты, свечи с красавкой, холод на низ живота, внутривенное введение кальция хлорида. Обязательно назначение антибиотиков: морфоциклин, канамицин, пенициллин, стрептомицин, в дальнейшем, после купирования острых признаков, антибиотики дают с учетом состояния больного. Открытая стадия пельвиоперитонита требует тщательного наблюдения над динамикой заболевания, и контролем за числом лейкоцитов в крови больного. Ответственным компонентом лечебной терапии являются препараты, поднимают иммунный статус организма: иммуномодуляторы; антигистаминные средства, нативная плазма, плазмозаменители.