Атопический дерматит, в большинстве случаев, начинается у младенцев и детей младшего дошкольного возраста, но часто продолжается и во взрослом возрасте. В течение заболевания выделяют пару стадий.
Начальная стадия дерматита развивается у младенцев и детей, ее первоначальными симптомами являются отечность щек и ягодиц с маленьким шелушением, эритема, гнейс, так называемый «молочный струп». Особенностью заболевания на данной стадии является то, что при своевременном и правильном лечении его можно вылечить.
Клиническая форма заболевания зависит от возраста больного, обычно атопический дерматит начинается до года. Атопический дерматит протекает циклически. В период обострения принято выделять три стадии: острая, подострая и хроническая. Период ремиссии может длиться от нескольких недель до нескольких лет. В тяжелой форме дерматита ремиссии может не быть вообще.
Ремиссия может быть неполной (остаются некоторые показатели заболевания) или полной (симптомы совсем исчезают). Если симптомы атопического дерматита не проявляются в течение трех-семи лет, диагностируется выздоровления.
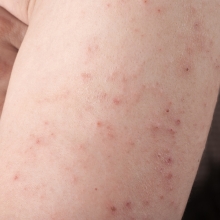
Основным показателем заболевания является зуд, который может быть продолжительным и сильным, и усиливаться ночью. В результате постоянного почесывания появляется неоднородная, красная сыпь.
Атопический дерматит у новорожденных детей
Атопический дерматит у младенцев может появиться от момента рождения до двух лет. Для начала заболевания характерна маленькая припухлость щек и лба, покраснение и шелушение кожи на ягодицах, руках и ногах. Затем появляются высыпания и зуд, также у малыша возможно повышение миндалин и аденоидов. Сыпь обычно появляется на лице, сгибе конечностей, иногда на теле. В некоторых случаях сыпь увеличивается при прорезывании зубов и введении прикорма.
Факторы происхождения атопического дерматита у новорожденных делятся на две группы: главные (специфические) и второстепенные (неспецифические). К главным факторам относятся пищевые, грибковые аллергены, аероалергени и аллергены насекомых и животных. Для дерматита, вызванного данными факторами, характерны непрерывное течение заболевания, ухудшение состояния ночью и в домашней обстановке, безрезультатность диеты. К неспецифическим факторам дерматита относятся синтетические моющие средства, лосьоны, травмирования кожи, одежда из синтетики.
Мамам малышей с атопическим дерматитом нужна особая диета, с введением прикорма особой диеты требует и ребенок.
Симптомы атопического дерматита у детей
У детей младшего возраста атопический дерматит проявляете в виде шелушащейся сыпи красного цвета, которая появляется на теле, шее, лице, сгибах конечностей и тыльной стороне кисти. В старшем возрасте и у подростков кроме сыпи вероятно появление еще и лихенификацией, другими словами на симметричных участках сгибов рук и ног и на шее появляется утолщение кожи с выделенным рисунком. У подростков возможно исчезновение сыпи, но в некоторых случаях происходит обратное - атопический дерматит обостряется, растет область распространения сыпи: она появляется не только на лице и шее, но и на кистях рук, вокруг запястий, в области декольте и локтевых ямках.
К дополнительным показателям дерматита у детей можно отнести частые инфекции кожи, рецидивирующий конъюнктивит, повышенное потоотделение и зуд, белый дермографизм, высокую чувствительность к эмоциональному влиянию и внешним факторам, дерматиты стоп и кистей, краснота или бледность лица, складки на передней поверхности тела и т. д.
Атопический дерматит - лечение
Вылечить атопический дерматит фактически нереально, но можно уменьшить зуд и сыпь. Во-первых, кожа больного не должна пересыхать, при купании нужно применять увлажняющие средства, нельзя принимать ванну с пеной, не рекомендуется нередкое использование геля и мыла, регулярно мыть с мылом можно только ноги, в паху и подмышки. Принимать ванну нужно как можно быстрее. Также нужно по возможности избегать раздражителей, вызывающих сыпь. Чесать зудящее место нежелательно, ногти должны быть коротко подстриженными. Больным атопическим дерматитом лучше отдать предпочтение подушкой и одеялом с гипоаллергенными наполнителями (силикон, синтепон и др), нежелательно застилать пол дорожками и коврами. Нужно систематическое проветривание помещения и влажная уборка.
Для преодоления сыпи и зуда используются такие препараты, как локальные кортикостероиды (мази, кремы), которые достаточно действенно борются с сыпью и предотвращает ее дальнейшее появление. Также при атопическом дерматите используются кальціневріновие ингибиторы, ослабляющие иммунную систему, но их не нужно использовать детям до двух лет. Антигистаминные препараты помогают избавиться от зуда, особенно по ночам, но они не помогают в любых ситуациях и перед тем, как давать антигистаминные препараты детям, нужно проконсультироваться с врачом. Для лечения инфицированной сыпи используются антибиотики, противогрибковые и противовирусные препараты. В случае появления осложнений или при распространении сыпи на большой области тела используются оральные кортикостероиды.
При острой форме заболевания инфицированные область кожи, которая находиться на воздухе, прикрывают бандажом или повязкой. Также возможно проведения световой терапии с применением ультрафиолетовых лучей и медикаментов. В крайних случаях может потребоваться госпитализация.
Для лечения атопического дерматита возможно применение некоторых альтернативных методов. К таким методам относятся фитотерапия и прием диетических добавок. В основе фитотерапии лежит то, что в некоторых растениях находиться кортикостероиды, уменьшают зуд, но фитотерапия может привести к печеночной токсичности. Для лечения атопического дерматита также используются диетические добавки в виде прибылей и эссенциальных жирных кислот.