Инфекционные заболевания различной этиологии и локализации после своей генерализации представляют опасность не только со стороны общей интоксикации, но и как причина воспаления оболочек мозга. Как правило, пациенты мало об этом задумываются, а врачи могут пропустить предвестники развития осложнений.
Определения
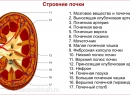
Арахноидит – это воспаление паутинной оболочки спинного или головного мозга. Такое разделение условно, так как изолированные формы клинической практике не встречаются. Это связано с устройством сосудистой системы. Инфекция распространяется с твердой или мягкой мозговой оболочки, поэтому арахноидит можно сравнивать с серозным менингитом.
Термин «арахноидит головного мозга» постепенно превращается в атавизм, так как патоморфологически и клинически трудно отделить именно воспаление паутинной оболочки. Врачи склоняются к тому, что все проявления раздражения оболочки будут называться менингитом.
История и этиология
Впервые термин "арахноидит" в своей диссертации ввел в медицину Тарасенков в середине девятнадцатого века. Более подробное описание этого заболевания дал невропатолог Беннингхаус. Но он назвал его наружным серозным менингитом. Арахноидит, как и воспаление других оболочек, возникает после острых и хронических инфекционных заболеваний, синуситов, на фоне хронической интоксикации солями тяжелых металлов и травм. Кроме того, патология может появиться на фоне онкологического процесса и энцефалита. Чаще всего причиной арахноидита является хронический гнойный средний отит и его осложнения: лабиринтит, петрозит и синустромбоз. Поэтому он локализуется в задней или средней черепной ямки. Заболевание по течению делится на острый, подострый или хронический. А по распространенности процесса выделяют разлитой и ограниченный арахноидит. Как правило, они сочетаются или следуют друг за другом в клинической картине.
Симптомы
Как же проявляется такое заболевание, как арахноидит головного мозга? Симптомы представляют собой сочетание общемозговых и локальных расстройств. Первые связаны с повышением давления ликвора, а вторые указывают на расположение очага воспаления. В зависимости от того, который преобладает симптомокомплекс, проявления заболевания могут отличаться. Чаще всего в клинике встречаются жалобы на головную боль, которая сопровождается тошнотой и рвотой, не приносящей облегчения. Боль может быть сфокусирована в одном месте, усиливаться при движении, умственном или физическом напряжении. Кроме того, наблюдается головокружение (даже в положении лежа), раздражительность, сильная слабость, сочетающаяся с нарушениями сна. Может проявляться светобоязнь, непереносимость громких звуков, мышечная ригидность. Но это не единственное, чем арахноидит головного мозга проявляется. Признаки очаговых нарушений зависят от расположения патологического процесса. Если очаг находится на выпуклой поверхности мозга, то, скорее всего, у пациента будет наблюдаться выпадение функций, эпизоды эпилептических приступов. Расположение воспаленной ткани на нижней поверхности мозга вызывает расстройства черепно-мозговых нервов. Это такие симптомы, как снижение зрения или выпадение полей, невриты лицевого, тройничного нервов, снижение обоняния. Они могут сочетаться с проявлениями поражения вегетативной нервной системы (повышенная потливость, посинение кожи, жажда, частое мочеиспускание, повышение глюкозы крови).
В системе образования и циркуляции ликвора тоже может быть арахноидит головного мозга. Симптомы этого состояния проявляются в резком повышении температуры, рвоты, боли в шее и затылке, нистагме и повышение сухожильных рефлексов. В таких случаях обязательно нужно дифференцировать патологические симптомы от развития опухолей задней черепной ямки. Но люмбальную пункцию можно проводить только в том случае, если на глазном дне отсутствуют застойные явления.
Церебральный арахноидит
Если воспалительный очаг располагается на выпуклой (конвекситальной поверхности, то его называют "церебральный арахноидит головного мозга". Симптомы его проявления включают поражения оболочек мозга и нарушение оттока жидкости. Наиболее часто первым признаком являются сильные головные боли. Из-за отека тканей нормальная циркуляция ликвора будет затруднена, что приведет к его накоплению и развитию внутричерепной гипертензии. Церебральный арахноидит головного мозга, симптомы которого могут мимикрировать под другие патологии, чаще располагается в лобной доле, в области центральной извилины. Из-за этого часто встречаются моторные нарушения в виде усиления или выпадение движения или чувствительности. При раздражении и сдавливании коры могут быть фокальные эпилептиформные припадки. В случае тяжелого течения возникают большие судорожные припадки, которые могут переходить в эпилептический статус. В таких случаях важную роль играет электроэнцефалография. Пневмографию современные врачи используют редко из-за специфической техники введения воздуха под оболочки мозга, хотя этот способ исследования в данном случае тоже является достаточно информативным.
Оптико-хиазмальний арахноидит
В клинической практике в области перекреста зрительных нервов наиболее часто встречается арахноидит головного мозга. Симптомы данной локализации достаточно специфические для своевременной диагностики. Из причин можно выделить малярию, сифилис, черепно-мозговую травму и ангину.
В области перекреста зрительного нерва образуются спайки и кисты с серозным содержимым, а в особо запущенных случаях вокруг хиазмы появляется плотная рубцовая ткань. Этот вариант течения заболевания не является строго локальным. Можно заметить изменения нервной ткани и на значительном удалении от очага. Из-за воспаления зрительные нервы с двух сторон подвергаются сдавливанию и, как следствие, ишемии. Болезнь развивается медленно, поначалу поражая один глаз, а потом, через несколько недель, и другой. На всем протяжении развития заболевания больной жалуется на боли позади глазных яблок. Это позволяет проводить дифференциальную диагностику с невритами различной этиологии. Для определения места воспаления используют определение полей зрения и осмотр глазного дна. Наиболее специфическим является выпадение височных полей зрения или его концентрическое сужение. Это свидетельствует о том, что очаг воспаления находится по центру, между зрительными трактами.
Арахноидит задней черепной ямки
В задней черепной ямке наиболее часто локализуется церебральный арахноидит головного мозга. Симптомы напоминают опухоли затылочной доли и состоят из мозжечковых и стволовых проявлений (поражение пятой, седьмой и восьмой пар черепных нервов). Поражение мозжечка проявляется в неустойчивости по ходьбе и в статическом положении, нарушения координации движений рук и ног, а также в невозможности одновременно сделать несколько действий, так как пациенту нужно визуально контролировать свои конечности, чтобы сделать все правильно. Симптоматика зависит от вида воспаления (киста или спаечный процесс), его локализации и сочетания с гидроцефалией. Последняя может возникнуть из-за перекрытия отверстий боковых желудочков мозга в результате патологического изменения тканей. Избыток жидкости раздражает мозговые оболочки и вызывает повышение внутричерепного давления. Проявлениями данного синдрома является резкая головная боль, тошнота, рвота, головокружение, урежение сердцебиения.
Спинальный арахноидит
Этот тип поражения возникает, когда с током ликвора или циркуляцией крови в спинной мозг попадет тот инфекционный агент, который вызвал арахноидит головного мозга. Симптомы и последствия зависят от распространения процесса и количества поврежденных корешков. Причинами развития заболевания кроме уже названных могут быть фурункулы и гнойные абсцессы. Клиника поражения спинного мозга сходна с таковой при екстрамедуллярной опухоли. Наиболее частая локализация – грудные и поясничные сегменты, область конского хвоста. В спинномозговой жидкости наблюдается клеточно-белковая диссоциация. Как правило, спинальная форма арахноидита носит хронический характер.
Диагностика
Приступая к диагностике, врач в первую очередь собирает анамнез жизни и здоровья, затем проводит физикальное обследование, в том числе описывает и неврологический статус. И только после этого привлекает дополнительные лабораторные и инструментальные методы исследования. В первую очередь задача невропатолога – исключить опухоль мозга, которая может имитировать арахноидит головного мозга. Симптомы, фото черепа на компьютерной или магнитно-резонансной терапии помогут в этом. Кроме того, на краниограмме будут видны признаки внутричерепной гипертензии. Информативными считаются и результаты эхоэнцефалографии, ангиографии и сцинтиграфии, но врач в первую очередь ориентируется на МРТ. Электроэнцефалография помогает локализовать очаги воспаления и выяснить причину эпилептических припадков. Анализ ликвора показывает умеренное количество клеток, незначительную белковую диссоциацию, но цереброспинальная жидкость вытекает под давлением, что подтверждает гидроцефалию. К тому же после этой процедуры самочувствие пациента улучшается за счет снижения внутричерепного давления.
Лечение
Как лечить арахноидит головного мозга? Это задача довольно трудоемкая. Для начала нужно выяснить причину воспалительной реакции и постараться ее устранить. Для этого используются антибиотики широкого спектра действия, которые попадают через гематоэнцефалический барьер. Для снижения отека тканей используют антигистаминные средства и десенсибилизирующие препараты. Лечение арахноидита головного мозга рассчитано на длительную курсовую терапию средствами, которые рассасывают рубцовую ткань. Кроме этого, необходимо привести в норму внутричерепное давление, улучшить отток ликвора, стимулировать мозговое кровообращение и доставку кислорода к нервной ткани. В общем, необходимо восстановить все, что успел повредить арахноидит головного мозга. Лечение медикаментами, например биогенными стимуляторами, "Лидазу", "Пирогеналом", курсами по пятнадцать инъекций раз в полгода, дает положительные результаты даже в сложных случаях заболевания. Для снижения давления используют мочегонные средства и противоотечные препараты. Для купирования судорожного синдрома отлично подходят противоэпилептические средства. В качестве профилактики проводят общеукрепляющую терапию, при наличии дополнительных проблем выполняют симптоматическое лечение.
Прогноз и профилактика
Своевременное лечение арахноидита головного мозга, как правило, заканчивается выздоровлением. Опасность может представлять только воспалительный процесс, который находится в задней черепной ямке и сопровождается перекрытием отверстий желудочков мозга. Ухудшают прогноз частые рецидивы заболевания или его прогрессирующее течение на фоне гипертонических кризов, эпилептиформных припадков, а также локализация воспаления в проекции зрительного перекреста. Что же нужно делать, чтобы предотвратить арахноидит головного мозга? Последствия его довольно серьезные, поэтому стоит обратить внимание на свое здоровье и своевременно обращаться в лечебное учреждение за помощью. Необходимо проводить профилактику гайморитов, отитов и фронтитов, прививки по календарю, а самое главное, вовремя и до конца лечить все инфекционные заболевания. Потому что именно они приводят к развитию арахноидитов.
Работоспособность
Заболевание арахноидит головного мозга может стать причиной инвалидизации человека. Даже на фоне относительного клинического благополучия последствия перенесенной инфекции остаются на всю жизнь. Третья группа инвалидности назначается больным, которые могут сами себя обслуживать, а также выполнять легкую работу. Им рекомендуется сменить профессию и вести правильный образ жизни, насколько это возможно. Инвалидность второй группы пациент получает, если после лечения у него остались эпизоды эпилептических приступов и снижение остроты зрения. Они уже не могут выполнять свои профессиональные обязанности, но вполне способны сами себя обслуживать. Инвалидами первой группы считаются больные, которые вследствие болезни полностью лишились зрения. Пациентам с третьей группой противопоказана работа на высоте, у открытого огня и движущихся механизмов, на транспорте. Рекомендуется исключить сложные метеорологические условия, связанные с изменением атмосферного давления, работу в шумных загазованных помещениях, труд, связанный с вибрацией. После того как врач поставил диагноз "арахноидит головного мозга", симптомы, лечение и реабилитация больных тщательно изучаются специалистами медико-социальной экспертной комиссии. На решение о присвоении статуса инвалида может повлиять любая, даже самая незначительная деталь, так как за этим следуют определенные льготы.