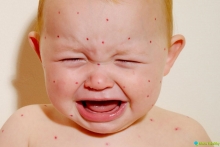
Ветрянка (она же ветряная оспа) - это инфекционное высокозаразное заболевание, преимущественным образом поражающее детей. Ветрянка, симптомы которой характеризуются, прежде всего, появлением пузырьковой сыпи, между тем, может быть диагностирована и у взрослых, особенно в том случае, если не были сделаны соответствующие прививки.
Общее описание
Возбудителем заболевания является вирус, относящийся к семейству герпесвирусов (Варицелла Зостер либо иначе - герпес Зостер). Этот вирус, оказываясь в условиях внешней среды, достаточно быстро погибает (буквально в период десяти минут). Учитывая такую его особенность, можно определить, что исключается возможность заражения ветрянкой через те предметы, которые использовал больной человек, как исключается возможность заражения через третьих лиц. Соответственно, нагревание, УФ-облучение, солнечный свет и другого типа факторы воздействия становятся губительными для вируса.
Для здоровых детей ветрянка в большинстве случаев ее возникновения не является серьезным заболеванием. Этого, однако, не сказать о данном заболевании у взрослых людей, беременных женщин и новорожденных младенцев, у подростков и у тех лиц, для которых актуален иммунодефицит той или иной специфики (в некоторых случаях это возможно после трансплантации органов и при актуальной ВИЧ-инфекции, значительно чаще - при пониженном иммунитете, на фоне акклиматизации или после серьезного стресса). Что примечательно, при иммунодефиците возможны ситуации даже с повторным заражением ветрянкой.
Сыпь при ветрянке заживает без следов, потому как кожные поражения сыпью распространяются без поднятия слоя эпидермиса. Между тем, расчесывания сыпи (повреждение росткового слоя) может стать причиной образования атрофического рубца (рубцов).
В качестве источника инфекции выступает заболевший ветрянкой человек, он, в свою очередь, является эпидемиологическую опасность с завершения инкубационного периода и вплоть до того момента течения заболевания, во время которого начинают отпадать корочки. Распространение возбудителя осуществляется воздушно-капельным путем, в наибольшей степени подвержены заболеванию дети от шести месяцев до семи лет. И хотя ветрянка, как мы уже отметили, встречается и у взрослых, заболеваемость среди них не настолько частая, что объясняется преимущественно тем, что ими это заболевание, как правило, переносится в детстве.
Относительно восприимчивость к ветряной оспе указывается абсолютная цифра, то есть - 100%. Больные с данным заболеванием становятся заразными в рамках периода 24 часов до момента появления у них сыпи, после чего они остаются таковыми в период срока пяти дней после регистрации на коже последнего из элементов высыпаний, свойственных этому заболеванию. Выделение вируса в окружающую среду происходит через содержимое пузырьков, появляются на слизистых и коже у больного человека. Уже ток воздуха обеспечивает распространение инфекции на значительные расстояния при последующем заражении, которое возможно даже в результате незначительного беглого контакта с ним.
Наибольшая активность в эпидемиологическом плане отмечается в период осени/зимы, рост заболеваемости также увеличивается в рамках периода каждые 4-6 лет. Чаще болеют дети в возрасте 5-9 лет, новорожденные на 2-3 месяцы жизни болеют редко, что связано с наличием у них материнских антител.
Особенности течения заболевания
В качестве входных ворот для инфекции выступает слизистая оболочка верхних дыхательных путей. Течение ветрянки можно разбить на несколько основных этапов.
- Заражение, инкубационный период.
Происходит попадание вируса в организм с параллельной его фиксацией в рамках слизистой верхних дыхательных путей при одновременном его накоплении здесь и размножении. Ветрянка, инкубационный период (симптомы на данном этапе отсутствуют) которой длится около двух недель, характеризуется также незаразностью больного человека. - Первые симптомы ветрянки.
Происходит постепенное проникновение в кровь вирус ветрянки, после чего, при достижении достаточного его количества в ней, формируется реакция со стороны иммунной системы самого организма на адрес чужеродного вторжения. Этот период может сопровождаться повышением температуры, появлением головной боли и слабости, а также боли в области поясницы. Что касается основного симптома заболевания, что проявляется, как мы уже выделяли сначала, в виде сыпи, то в рамках рассматриваемого периода о нем говорить пока рано. Длительность проявления первых симптомов ветрянки составляет порядка 1-2 дней, и именно с этого времени, то есть после завершения инкубационного периода и с момента перехода к периоду первых симптомов, больной человек становится заразным для окружающих. - Острая (первичная) стадия.
Ток крови обеспечивает достижение вирусом основных его целей в виде нервных и кожных клеток. Нервы пока не потерпят поражение, происходит только закрепление Варицеллы Зостер спинного мозга (точнее - его корешков). Что касается кожи, то здесь симптоматика уже дает о себе знать, то есть появляется характерная сыпь, что происходит периодически, в период срока следующих нескольких дней (до недели). В данном случае сыпь выступает в качестве проявления реакции со стороны организма на ту деятельность, которую в нем осуществляет вирус ветрянки по его сосредоточении в рамках кожного покрова. Значительно реже сыпь при ветрянке на этой стадии проявляется малозаметным или незаметным образом, за счет чего в значительной степени усложняется диагностирование заболевания. Здесь, аналогично предыдущей стадии, больной все также является заразным для окружающих. - Стадия выздоровления.
При нормальном состоянии иммунной системы больного ветрянкой, высыпания, ей присущие, порядка исчезают через 3-7 дней. Заметно улучшается и в целом самочувствие, завершается прежняя, острая стадия. Соответственно, с ее завершением наступает период, при котором больной становится незаразным для окружающих, хотя вирус за счет его закрепления в нервных клетках в них остается навсегда. - Острая (вторичная) стадия.
Эта стадия актуальна в ситуации с ослабленным иммунитетом больного, а также в ситуациях, при которых происходит стимуляция нервной системы (что также возможно на фоне частых стрессов) - здесь вирус ветрянки проявляет себя снова. Те места, в рамках которых будут сосредотачиваться на этот раз высыпания, зависят от нерва, в наибольшей степени пораженного. В большинстве случаев сюда относится живот, подмышечная область, за счет чего, кстати, заболевание определяется уже как «опоясывающий лишай» (или синоним - опоясывающий герпес). Примечательно, что для этой стадии не обязательным является возникновение сыпи, за счет чего симптоматика ограничивается лишь появлением болевых ощущений вдоль хода пораженного нерва (особенно такое течение часто встречается у пациентов пожилого возраста). В рамках периода проявления кожных высыпаний больной, аналогично ветряной оспой, заразен для окружения.
Ветрянка: классификация
В соответствии с особенностями течения, принята и, соответственно, применяется следующая классификация заболевания:
- В соответствии с механизмом возникновения ветрянка может быть:
- врожденная;
- приобретена.
Связи с формой:
- типовая форма;
- атипичная форма:
- рудиментарная атипичная форма;
- гангренозная форма;
- геморрагическая форма;
- висцеральная форма.
Соответственно характеризует течение ветрянки степенью тяжести:
- легкая степень тяжести;
- среднетяжелая;
- тяжелая.
В соответствии с присущими особенностями течения заболевания:
- гладкое течение (осложнения отсутствуют);
- в течение с осложнениями;
- в течение комплексе с микст-инфекцией.
Ветрянка: симптомы
Ветрянка приобретенная протекает в соответствии со следующими сроками для каждого актуального в ней периода:
- инкубационный период - длительность в пределах 11-21 дня (преимущественно, как нами уже было отмечено, срок инкубационного периода при ветряной оспе составляет две недели, соответственно, 14 дней);
- продромальный период - в пределах суток;
- период разгара заболевания (появления сыпи) - от 3-4 дней и дольше;
- реконвалесценция - в пределах срока 1-3 недель.
Следующий за инкубационным периодом продромальный период, что важно заметить, проявляется не у всех больных. Его проявления в частности сводятся к повышенной температуре (в рамках субфебрильных показателей 37-37,5 градусов), а также к появлению некоторого недомогания и сыпи, напоминающей сыпь при кори или сыпь при скарлатине (она сохраняется в течение нескольких часов).
Вслед за симптоматикой продромального периода или в состоянии нормального самочувствия (в случае отсутствия этого периода) отмечается повышение температуры в пределах 37,5-39 с постепенным ухудшением общего самочувствия и с появлением у больного характерной сыпи. Изначально такая сыпь напоминает пятно, преобразующееся через несколько часов в папулы, а после этого в везикулу. Таким образом, образуются мелкие пузырьки, диаметр которых составляет около 0,2-0,5 см, располагаются они в рамках не поддался инфильтрации основания, в окружении венчика в виде покраснения, стенка этих пузырьков снаружи напряженная. Везикулы имеют однокамерный вид, в рамках первых суток они имеют сходство с каплями росы, однако уже ко вторым суткам содержимое становится мутным, через сутки-двое происходит подсыхание пузырьков с одновременным преобразованием в корочку, отпадает она в срок 1-3 недель. Уже после того как корочки отделятся от кожного покрова, на нем остается либо депигментированное пятно, или пигментация. В подавляющем большинстве случаев рубцы, как завершающий этап после сыпи на коже не остаются.
Процесс высыпания не является одновременным, здесь скорее можно выделить его периодичность в течение срока нескольких дней. Из-за подобной картины возникновения сыпи кожа при ветрянке располагает элементами, которые находятся на разных стадиях развития (что определяется как ложный полиморфизм). Для наглядного примера ветрянка (симптомы) - на фото ниже, с соответствующим указанием кожного поражения при ней.
Сыпь при ветряной оспе (фото 1)
Сыпь при ветряной оспе (фото 2)
По области сосредоточения можно выделить преимущественную локализацию на лице и туловище, в области волосистой части головы и на конечностях. Также характерна тенденция к сосредоточению преимущественно в тех местах, где наибольшим образом кожа склонна к раздражению, а также в местах с наибольшим на нее давлением. В качестве сопровождающего сыпь симптома также можно отметить незначительно выраженный зуд и появление самой сыпи в области слизистых, что предполагает поражение половых органов, гортани, конъюнктивы, роговицы. Пузырьки сыпи достаточно быстро подлежат размягчению и язвы, через 5 дней эрозии заживают.
На протяжении всего периода, в рамках которого проявляется сыпь, больные испытывают лихорадку (в период нескольких дней), интоксикация выражена умеренно. Не исключается возможность развития лимфаденопатии (увеличение лимфоузлов).
Теперь остановимся на особенностях течения атипичных форм ветряной оспы.
Рудиментарная форма
заболевание развивается у детей, которые имеют остаточным специфическим иммунитетом, а также у тех пациентов, которые при инкубационном периоде получали препараты крови или иммуноглобулин. Для этой формы характерна в целом легкий ход. Сыпь проявляется в виде необильного типа пятнисто-папулезных образований, причем эти образования не всегда превращаются в пузырьки. Течение заболевания происходит при нормальной температуре пациентов, а также при удовлетворительном общем состоянии.
Геморрагическая Форма
выступает в качестве одного из наиболее тяжелых вариантов проявления ветряной оспы, который, кроме этого, является одним из наиболее злокачественных по характеру течения. Развитие этой формы заболевания происходит у лиц с ИДС (иммунодефицитный синдром), а также у тех лиц, которые получали цитостатики и глюкокортикоидные гормоны. Также возможно проявление геморрагической формы ветряной сыпи у новорожденных. Для заболевания характерным является появление высокой температуры и выраженной интоксикации. Кроме этого развиваются полиорганная патология в комплексе с геморрагическим синдромом, что проявляется в форме возникновения в пузырьках геморрагического содержимого (кровотечения), кровоизлияния в кожу и клетчатку, слизистые оболочки и внутренние органы. Также появляются и другие кровотечения, а именно из носа и ЖКТ, кровохарканье и гематурия (появление в мочи крови). Рассматриваемая форма заболевания определяется и как молниеносная пурпура, причем основная ее опасность заключается в том, что ее завершением может стать летальный исход.
Висцеральная Форма
преимущественным образом диагностируется у детей недоношенных, новорожденных детей, а также у детей, соответствующих категории старшего возраста при актуальном для них ИДС (иммунодефицитном синдроме). Течение этой формы характеризуется тяжестью проявлений, а также длительно текущей интоксикацией в комплексе с выраженной лихорадкой и обильным характером сыпи. Также поражению подвергаются нервная система и внутренние органы, а именно почки, легкие, печень, поджелудочная железа, надпочечники, эндокард, селезенка, пищеварительный тракт и др. Нередко эта форма заболевания заканчивается летальным исходом.
Гангренозная Форма
является актуальным вариантом, опять же, для пациентов с иммунодефицитным синдромом, хотя и она диагностируется крайне редко. Основные ее особенности заключаются в проявлении выраженной интоксикации и в целом в длительном течении. Ветрянка у гангренозной форме проявляется в виде большого размера пузырьков, на которых достаточно быстро образуется струп (корочка, которая обычно покрывает раны при ссадинах, ожогах и тому подобных поражениях кожи; она образуется из отмерших тканей, гноя и свернувшейся крови) с зоной некроза (омертвения). Отпаданию струпа сопровождает одновременное обнажение глубоких язв, причем заживают они в крайне замедленных темпах. Чаще всего заболевание в этой форме протекает с осложнением в виде сепсиса при дальнейшем наступления летального исхода.
Ветрянка: симптомы у взрослых
Ветрянка у взрослых, как мы уже отмечали, может развиться в том случае, если в детстве им не приходилось сталкиваться с этим заболеванием. Кроме того, не исключаются и такие случаи, при которых ветрянка развивается на фоне угнетенного состояния иммунной системы, чему может поспособствовать целый ряд факторов (пересадка органов, гормональная терапия, химиотерапия и др), проявляется в этих случаях заболевания и повторно. Если заражение происходит на фоне менее выраженного влияния посторонних факторов на организм (стадия обострения хронического заболевания, стрессы и тому подобное), то активация вируса происходит с проявлениями, свойственными опоясывающему герпесу.
Итак, остановимся на симптоматике. Заболевание, в основном легко протекает в детском возрасте, у взрослых проявляется как минимум в средней форме тяжести клинических проявлений. После 20 лет тяжелые формы заболевания, так же как и осложненные формы взрослые, независимо от причастности к конкретной возрастной категории, переносят с одинаковой частотой. Повторимся, что при иммунодефицитных состояниях, а также при наличии других сопутствующих заболеваний в хронической форме, ветрянка проявляет себя значительно труднее.
Продолжительность инкубационного периода, как и в общем описании по заболеванию, составляет около двух недель. Стадия продрома сопровождается общеинфекционной симптоматикой (слабость, ломота, субфебрильная температура, головная боль). Первые признаки ветряной оспы зачастую у взрослых проявляются в виде симптоматики, соответствующей отека головного мозга, а также симптоматики, что указывает на вовлечение в актуальные процессы периферической нервной системы. В частности, сюда можно отнести звуко - и светобоязнь, тошноту, рвоту без облегчения после нее), судорожные подергивания, которые отмечаются в скелетных мышцах, слабость, нарушение координации движений.
Появление на коже розовых пятен характеризует начало периода высыпаний, что определяет следующую симптоматику ветрянки для взрослых:
- Сыпь, появляющаяся на коже обильно и указывает до 5-го дня на актуальность ложного полиморфизма, котором, она, тем не менее, отвечает.
- На слизистых (половые органы, рот, дыхательные пути) появляются энантемы.
- Повторные высыпания проявляются волнами, продолжается в период срока 10 дней.
- На высоте актуальных при заболевании высыпаний отмечается повышение температуры тела до 40 градусов.
- Симптоматика интоксикации носит крайне выраженный характер проявления.
- Осложнения у взрослых обуславливается актуальностью гноеродной флоры. Из везикул образуются пустулы, характеризуются длительностью мокнутия. Вскрытие их приводит к обнажению глубоких язв, заживление их, в свою очередь, сопровождается появлением рубцов. При несоответствующем уровне работы иммунной системы организма не исключается возможность развития флегмон, абсцессов и фасциитов, что может привести не к сепсису или к некротической форме этого заболевания.
- Ветрянка в частых случаях протекает в атипичной форме (разновидности их мы рассматривали ранее, они также соответствуют проявления в картине заболевания у взрослых).
Ветрянка у грудных детей: симптомы
Как нами уже отмечалось изначально, ветрянка у детей и симптомы, свойственные ей, до трех месяцев их жизни проявляется исключительно редко, что объясняется получением ими антител матери трансплацентарным путем. Между тем, в случае отсутствия в анамнезе матери в прошлом ветряной оспы как перенесенного заболевания, выработки соответствующих антител не происходит, поэтому, собственно, не происходит и их передачи. Соответственно, контакт с инфекцией приводит к тому, что ребенок может заболеть практически сразу после рождения. В случае соответствия указанной картину возможного приобретения заболевания, она, в свою очередь, характеризуется некоторыми особенностями, которые мы также выделим:
- частое обнаружение при ветряной оспе периода продромы, продолжается течение срока 2-4-х дней при сопровождении их выраженной симптоматикой интоксикации;
- в пределах периода, во время которого появляются свойственные заболевания высыпания, также отмечается повышенная температура и выражены в проявлениях симптомы интоксикации (что также заключается и в общемозговых проявлениях);
- появляются высыпания нередко по характеру проявления обильные, в рассмотрении эволюции элементов прослеживается замедленность, в пузырьках часто геморрагическое содержимое;
- продолжительность периода высыпаний составляет около 7-9 дней;
- нередко к заболеванию присоединяются бактериального типа осложнения;
- течение заболевания в частых случаях характеризуется собственным весом;
- не исключается течение заболевания в соответствии со сценарием, свойственным его висцеральной форме, форме геморрагической форме или гангренозный.
отдельно следует остановиться на такой форме заболевания, как внутриутробная ветряная оспа,
и в частности на таких относящихся к ней клинических формах как эмбриофетопатия (которая определяется в качестве синдрома врожденной ветрянки) и неонатальной формы ветряной оспы.
Внутриутробная ветряная оспа.
При рассмотрении статистики по актуальной заболеваемости можно выделить показатели 5 случаев на 10000 по беременным женщинам. В случае инфицирования плода в рамках первых четырех месяцев срока беременности, впоследствии, соответственно, проявляется клиника, присущая указанного синдрома врожденной формы заболевания.
Эмбриофетопатия в период первого триместра в части возможного риска возникает в 2% случаев, в период второго триместра - в 0,4% случаев. Для врожденной формы заболевания характерно наличие кожной патологии в виде участков рубцевания при четком их распределения на скарификации множественного типа, дерматомы, гипопигментации. Также актуальны и патологии ЦНС, костей, глаз, кишечника, мочевыделительной системы, не исключается задержка во внутриутробном развитии, а также отставание в части психомоторного развития.
В период первых месяцев жизни младенца летальность в данном случае составляет около 25%, если инфицирование произошло в период после 20-й недели срока беременности, эмбриофетопатия не развивается, врожденная ветряная оспа в таком случае становится латентной (скрытой, без проявлений в форме заметных симптомов и признаков, на нее указывают). Впоследствии, в срок ближайших нескольких месяцев ребенок может столкнуться с симптоматикой, соответствующей проявлений опоясывающего герпеса.
Неонатальная ветряная оспа представляет собой заболевание в той его форме, в которой оно проявляется в случае инфицирования плода в период последних трех недель срока беременности, при родах или в рамках первых 12 дней с момента рождения. Дети, чьи матери заболели ветрянкой за 5 дней до наступления родов или в срок 3-х первых дней после этого, сталкиваются с симптоматикой данного заболевания к 5-10 дней жизни. Из-за отсутствующих в организме таких детей соответствующих антител, течение заболевания характеризуется значительной тяжестью, а также присоединением патологических состояний, указывающих на поражение внутренних органов (кишечник, почки, сердце, легкие и др.). Также присоединяется геморрагический синдром и осложнения, в результате которых картина заболевания сводится к достаточно высокими показателями летальности (она достигает около около 30%).
В том случае, если беременная заболеет в срок в пределах 6-20 дней до наступления родов, клиника ветрянки у новорожденного проявляется сразу после его появления на свет. Учитывая тот факт, что в подобном варианте произошла трансплацентарная передача антител от матери, течение заболевания в подавляющем большинстве случаев носит довольно благоприятный характер.
Осложнения ветрянки
Осложнения заболевания обусловливаются генерализацией процесса, а также поражением вирусом внутренних органов, что часто происходит в комплексе с присоединением патогенных микроорганизмов и со срывом в иммунной и эндокринной системах адаптационных механизмов.
Среди осложнений можно выделить следующие:
- герпетического поражения характера, захватывающие органы дыхания (ларингит, трахеит, пневмония в комплексе с дыхательной недостаточностью);
- патологические поражения, связанные с органами детоксикации (нефрит, абсцессы печени, гепатит);
- поражения, связанные с функциями периферической и центральной нервных систем (менингит, энцефалит, кисты в головном мозге, отек мозга, мозжечковая атаксия, полирадикулоневрит, парезы и параличи мышц);
- поражение сосудов, сердца (миокардит, геморрагический синдром, тромбофлебит, артериит и т. п);
- патологии мышц и суставов (фасциит, миозит, артрит).
Довольно часто из перечисленных патологий развиваются менингоэнцефалиты и энцефалиты. Осложнения неврологического масштаба обусловлены как непосредственным воздействием вируса, так и производимым организмом иммунным ответом, на фоне которого происходит, в свою очередь, демиелинизация нервных волокон.
Энцефалиты чаще всего развиваются в рамках периода высоты высыпаний или периода реконвалесценции. По первому варианту энцефалит развивается из-за попадания вируса в центральную нервную систему (гематогенным или аксональным путями), что и обусловливает тяжесть дальнейшего инфекционного процесса. При фебрильной лихорадке развиваются симптомы общемозгового типа (судороги, головная боль, нарушение сознания, рвота), некоторые больные сталкиваются с менингеальными знаками. В будущем на переднем плане отмечается очаговая симптоматика в комплексе с гемипарезом.
Если же речь идет об энцефалите в рамках периода реконвалесценции (5-14 дни течения заболевания), то здесь можно отметить его актуальность независимо от конкретной формы тяжести течения заболевания. Преимущественно развивается церебеллит с общемозговой симптоматикой (рвота, головная боль и вялость), а также с симптоматикой, сопутствующей состоянию поражения мозжечка (что проявляется в виде атаксии, мышечной гипотонии, нистагма, тремора). Менингеальная симптоматика отсутствует или выражена в слабой форме.
Диагностика
Для диагностирования заболевания применяются данные, полученные при эпидемическом анализе, а также при лабораторных и клинических исследованиях. Лабораторная диагностика базируется на следующем:
- вирусологические методы - посредством их применения проводится выделение из тканевых культур клеток вируса, кроме этого его выделение также производится и из жидкости пузырьков при сыпи, поврежденной слущивающейся кожи;
- методы экспресс-диагностики - прежде всего, заключаются в реакции иммунофлюоресценции, за счет которой обеспечивается возможность выявления вирусных антигенов через мазки или соскобы, изъятые из оснований везикулярных образований;
- методы молекулярно-генетические - предусматривают выделение из везикулярной жидкости, ликвора и крови ДНК, принадлежащего вирусу, который заключается в использовании полимеразной цепной реакции (или сокр. ПЦР).
- серологические методы - в частности ИФА, с помощью которого определяются антитела определенных классов.
Лечение ветрянки
Для лечения ветрянки госпитализация необходима в тяжелых формах ее течения, а также в тех случаях, при которых развиваются осложнения (миелопатия, энцефалит, нефрит, менингоэнцефалит и др.). В других случаях лечение осуществляется в домашних условиях.
Предлагается постельный режим для всех пациентов: обычное течение заболевания определяет для этого срок 3-5 дней, течение заболевания с осложнениями требует индивидуального определения такого срока исходя из тяжести состояния пациента. Также больным нужен хороший уход, направленный на пораженные участки кожи и слизистых, что обеспечит возможность предотвращения осложнений. Рекомендуются ежедневные ванны и смена белья. Обработка везикул осуществляется с использованием для этого 1%-ного р-ра бриллиантовой зелени.
Также необходимо полоскание рта после еды с использованием дезинфицирующего раствора на основе отвара ромашки, фурацилина или календулы, можно использовать и обычную кипяченую воду. Для промывания глаз применяется раствор фурацилина, появление гнойного отделяемого требует применение капель сульфацила натрия (20-30%-ного).
Кроме этого также актуальна этиотропная терапия, основанная на следующих составляющих.
- Вироцидные препараты
Сюда относятся инозин пранобекс и аномальные нуклеозиды (препараты ацикловир, фамцикловир и валацикловир). Эффективность ацикловира отмечается только при начале лечения, в рамках первых суток с момента появления сыпи у больного. Легкие и среднетяжелые формы заболевания требуют назначения его на срок в пределах 7-10 дней, для лечения тяжелых форм препарат вводится внутривенным капельным способом на срок 7-10 дней, после чего схема лечения препаратом меняется на использование его в обычном варианте (внутренне). Ацикловир мазь необходимо наносить на пораженные участки кожи, также ее эффективность определяется при применении на адрес конъюнктивита. Детям от 12 лет может быть назначен валацикловир, подросткам от 17 лет, а также взрослым назначается фамцикловир. Инозин преимущественным образом влияет на вирус ветряной оспы, а также на ряд других вирусов, кроме этого он обладает иммуномодулирующим эффектом.
- Медпрепараты интерферона
Легкие и среднетяжелые формы заболевания предполагают использование внутреннее или в форме ректальных свечей (препараты виферон, кипферон, генферон лайт). Свечи виферон назначаются по одной дважды в день на срок от 5 до 10 дней. Детям до 7 лет назначают виферон-1, старше 7 лет - виферон-2. Для пораженных участков кожи используется мазь виферон.
- Индукторы интерферона
Применяются в лечении легких/среднетяжелых форм заболевания (препараты неовир, полудан, кагоцел и др). В качестве препаратов местного действия используют полудан и т.п.
- Иммуноглобулины
Такого типа необходимы препараты в лечении среднетяжелой/тяжелой форм заболевания.
Назначаются в случае развития таких форм ветрянки как буллезная, пустулезная или гангренозная. Кроме этого актуально использование антибиотиков и на фоне развития бактериальных осложнений.
В патогенетической терапии ветрянки для легких/среднетяжелых форм заболевания используется обильное питье, для тяжелых/осложненных форм применяются внутривенное капельное введение глюкозо-солевых растворов. С учетом контроля иммунограммы назначаются препараты иммунокорригирующего действия и цитокиновые препараты. Дополнительно назначаются витаминно-минеральные комплексы и поливитамины, энтеросорбенты и пробиотики, при наличии соответствующих показаний - препараты метаболического действия, отхаркивающие препараты, муколитики, антигистаминные препараты и ингибиторы протеаз. В случае выраженного проявления зуда рекомендуются препараты антигистаминного действия первого поколения (диазолин, тавегил, супрастин). Применение глюкокортикоидов актуальна только при развитии энцефалита.
Для устранения симптоматики используются жаропонижающие препараты (ибупрофен, парацетамол), Применение ацетилсалициловой кислоты недопустимо, потому что это может привести к развитию у больных синдрома Рея!
При появлении симптоматики, указывающей на возможную актуальность ветряной оспы необходимо вызвать врача на дом (это позволит исключить возможность распространения инфекции и ухудшения состояния больного).
Если Вы считаете, что у вас Ветрянка (ветряная оспа) и характерные для этого заболевания симптомы, то вам поможет врач педиатр (или терапевт, инфекционист).
Не нашли что искали? Появился вопрос врачу? Пишите в комментариях, и мы обязательно Вам поможем сделать все для точной диагностики заболеваний онлайн.