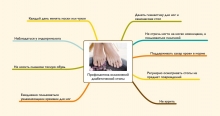
Диабетическая стопа является одним из осложнений сахарного диабета, в целом данное осложнение рассматривается как синдром, сопровождающийся целой группой различных проявлений, сказывающихся на периферической нервной системе, суставах стопы, костей и кровеносных сосудах. Диабетическая стопа, симптомы которой имеют форму язвенно-некротического поражения, иначе обозначается как гангрена стопы и развивается в среднем у 5-10% пациентов с диабетом.
Общее описание
Сахарный диабет сам по себе является тяжелым заболеванием, и развитие осложнений в нем, как бы цинично или грубо это не звучало - лишь вопрос времени. Между тем, есть возможность определенного сдвига по срокам их наступления, будь то в большую или меньшую сторону. В частности речь идет о подходе самого больного к вопросу лечения сахарного диабета. То есть, если отмечается общая безответственность к собственному состоянию здоровья, периодическое игнорирование лечения как такового и халатность в нем, то осложнения, в числе которых и синдром диабетической стопы, не заставят долго себя ждать.
В качестве причины, провоцирующей возникновение и последующее, достаточно стремительное, развитие осложнений, выступает повышенное содержание в крови уровня сахара, что, как понятно, при диабете проявляется в хронической форме.
Определенные осложнения диабета (к примеру, инфекции и поражения кожи), если рассматривать их в целом, проявляются в течение нескольких месяцев с момента дебюта этого заболевания. Тем не менее, практически любые осложнения диабета дают о себе знать лишь спустя 10, а то и 15 лет после того, как проявился диабет, и только при условии отсутствия адекватных мер лечения.
В основном осложнения сахарного диабета развиваются незаметным образом, более того, они могут даже не сказываться на общем самочувствии пациентов. Когда же речь идет об уже проявивших себя осложнениях, то справляться с ними становится сложно. В основном такие осложнения характеризуются неблагоприятным собственным развитием. Подытоживая рассмотрение общих осложнений рассматриваемого нами заболевания, можно добавить, что чем строже сам пациент будет относиться к необходимости контроля над уровнем сахара в крови, тем, соответственно, меньше риск развития для него определен по части осложнений диабета (как минимум ранних осложнений).
Возвращаясь к основному вопросу, что нас заболевания и осложнения одновременно, собственно к диабетической стопе, при которой поражаются ткани стоп, следует заметить, что оно является достаточно грозным дополнением к течению диабета. Диабетическая стопа сопровождается деформацией стоп и появлением на них язвенных поражений, что обуславливается поражением нервов и сосудов ног на почве основного заболевания.
В качестве сопутствующих факторов, ведущих к росту числа больных с данной патологией, можно отметить артериальную гипертонию у пациентов, повышение общей длительности течения диабета за счет увеличения самой продолжительности жизни пациентов, курение, алкоголизм, ИБС, атеросклероз, ожирение.
В основном синдром диабетической стопы развивается у пациентов с диабетом II типа, соответствующим старшей возрастной группе - примерно в 10 раз чаще, по сравнению с сахарным диабетом I типа, у пациентов при актуальности указанных критериев диагностируется эта патология. В зависимости от того, какое именно поражение ног актуально при диабете, сосудистое или нервное, выделяют ишемическую или нейропатическую форму данного синдрома.
Синдром диабетической стопы - основная причина, провоцирующая в дальнейшем ампутацию пораженной конечности при сахарном диабете. Как уже было указано, в среднем данная патология выявляется в 5-10%, при этом около 50% пациентов из этого числа находится в группе риска в отношении вопроса ампутации. Что примечательно, примерно в 48% случаев лечение диабетической стопы начинается позже, чем оно еще является возможным. Далее, при ампутации конечностей, актуальным остается и увеличение вдвое смертности, отдельным вопросом становится увеличение стоимости общего лечения и требуемой после этого реабилитации.
Риск развития глубоких форм поражения увеличивается за счет актуальных локальных изменений тканей, которые принято рассматривать в качестве малых проблем стоп. К таким проблемам относятся грибковые поражения ногтей, вросший ноготь, трещины пяток, мозоли, микозы, натоптыши, а также недостаточная гигиена нижних конечностей. В качестве причины подобных дефектов обозначается неправильный подбор обуви, которая становится для пациента или слишком тесной, или слишком узкой. На фоне этого снижается общая чувствительность нижних конечностей, из-за чего пациент не в полной мере ощущает, что обувь слишком жмет, травмирует или натирает стопы.
Диабетическая стопа: язвенное поражение кожи
Диабетическая стопа: классификация и степени
На основании преобладающего патологического компонента выделяют ишемическую или нейропатическую форму данного осложнения. Также она может быть смешанной - в этом случае речь идет о сочетании обеих форм, при которых диабетическая нейроишемическая форма. Ишемической приходится около 10% случаев заболеваемости, на нейропатическую - около 60-70% и порядка 20-30% случаев - на смешанную.
Ишемическая форма диабетической стопы сопровождается нарушением кровоснабжения конечности, происходит из-за поражения мелких и крупных сосудов в них. Проявления ишемического синдрома сопровождаются выраженной отечностью ног, болями в ногах, пигментацией кожи на ногах, перемежающейся хромотой и быстрой утомляемостью ног.
Что касается нейропатической формы, то она сопровождается поражением нервного аппарата в области дистальных отделов ног. В этом случае признаки нейропатической стопы заключаются в сухости кожи, снижении чувствительности (тактильной, тепловой, болевой и др), развитием плоскостопия, деформацией костей стоп, а также в спонтанных переломах.
Смешанная форма сопровождается нейропатическими и ишемическими проявлениями.
Также на основании степени тяжести проявления рассматриваемого нами синдрома выделяют стадии патологического процесса:
- 0 стадия. В рамках данной стадии существует довольно высокий риск развития у больного диабетической стопы. Здесь наблюдается деформация стопы, чрезмерное шелушение кожи. Язвенных дефектов при этом нет.
- 1 стадия. Эта стадия характеризуется формированием язвенного поражения на поверхности кожи, ограничено оно только ее пределами.
- 2 стадия. Эта стадия сопровождается вовлечением в патологический процесс кожного покрова, мышечной ткани и клетчатки, сухожилий. Кости в рамках данной стадии патологическим процессом поражены.
- 3 стадия. Характеризуется переходом патологического процесса до костей с соответствующим их поражением.
- 4 стадия. Определяется как стадия ограниченного типа гангрены.
- 5 стадия. Здесь уже речь идет о большом гангренозном поражении.
Поражения ног при диабете, определяющие его форму (ишемический, нейропатический диабет)
Диабетическая стопа: симптомы
в Зависимости от указанных форм проявления, ишемическая это форма или форма нейропатическая, симптомы диабетической стопы отличаются и в целом имеют свои особенности обеим формам.
- Симптомы ишемической формы диабетической стопы
Начало заболевания характеризуется появление во время ходьбы болевых ощущений, в целом ноги достаточно быстро устают. Также появляется такой симптом как перемежающаяся хромота - хромота на фоне болевых ощущений, провоцируемая недостаточностью мышечного кровоснабжения нижних конечностей при физической нагрузке. В дальнейшем на фоне перечисленной симптоматики появляется отек стопы. Сама стопа становится бледной и холодной (что определяется при ощупывании). В артериях стопы пульсация или проявляется в ослабленной форме, или вовсе отсутствует. При осмотре бледной кожи можно заметить участки гиперпигментации - то есть такие участки, в рамках которых отдельные области кожного покрова отличаются от остальной его части в общем рассмотрении.
Типичным проявлением диабетической стопы в данной форме является наличие трещин и мозолей, длительное время не заживают. Проявляются они на лодыжках и в области плюснефаланговых суставов (I и V, боковые поверхности). Далее на месте расположения данных образований появляются болезненные язвы, их дно покрывается черно-коричневым струпом (корочкой, обычно присутствующей на поверхности раны при ее заживлении).
Данная форма заболевания в собственном течение проявляется в четырех основных стадиях. Определяют на основании дальности прохождения пациентом определенных расстояний. Так, отсутствие болезненности при преодолении расстояния в 1 км определяет соответствие первой стадии заболевания. Преодоление расстояния в 200 метров определяет для пациента вторую стадию, менее 200 - третью стадию. Если речь идет о четвертой стадии, то здесь уже наблюдается критическая форма проявления заболевания, при котором развивается некроз (омертвение) пальцев на стопах, из-за чего, в свою очередь, развивается гангрена стопы или голени гангрена.
При гангрене пораженная патологическим процессом область становится или очень темной или черной, это сопровождается комплексным отмиранием тканей, в данном случае при сопутствующем омертвении пораженного участка тела.
- Симптомы нейропатической формы диабетической стопы
Данная форма заболевания сопровождается развитием патологического процесса тех участках стопы, которые наибольшей степени оказываются под воздействием давления. В частности речь идет о межфаланговых областях пальцев, а также о большом пальце и пр. В таких участках формируются мозоли, присутствуют участки чрезмерного гиперкератоза (утолщение кожи), под ними, в свою очередь, образуется язва. Нейропатическая язва сопровождается общей сухостью кожи, она при этом теплая. Также на стопе появляются глубокие трещины и потертости, появляются болезненные язвы, у них отечные и красные края.
Сустав Шарко (остеоартропатия) одна из форм диабетической стопы данного типа, сопровождается развитием деструктивных процессов при поражении костно-суставного аппарата. Проявляется это в качестве такого заболевания, как остеопороз. Также возникают спонтанные переломы, суставы подлежат деформации и набухания (в основном поражается коленный сустав).
Нейропатический отек сопровождается скоплением в подкожных тканях интерстициальной жидкости, на фоне чего еще более серьезный характер приобретает патологический процесс с сопутствующим ему изменением стоп.
Различные формы данного типа заболевания сопровождаются сохранением пульсации в артериях, снижение подлежащей чувствительность и рефлексы в пораженной области. Язвенно-некротические образования проявляются в безболезненной форме, характерным является большое количество выделяемой из них жидкости (экссудата). Сосредотачиваются язвы в тех областях, где нагрузка проявляется в наиболее выраженной форме (в частности речь идет о подошвах, пальцах). Деформация стопы развивается по специфической схеме проявления, в частности это молоткообразные пальцы крючковидные пальцы и т.д.
- Диабетическая гангрена стопы
Данное проявление заболевания является наиболее тяжелой его формой. Развитие гангрены происходит на фоне серьезных нарушений кровообращения в голени и стопе с присоединением анаэробной инфекции. Развитие актуального патологического процесса происходит стремительным образом, а его последствием может стать даже гибель больного. В качестве основного способа, за счет которого проводится лечение гангрены, выступает ампутация. Дополнением к лечению становится использование антибиотиков и ликвидация последствий интоксикации организма.
Диабетическая стопа: фото пораженной кожи
Диагностика и лечение
Диагностика диабетической стопы является разноплановой, для получения полной картины заболевания необходимо посетить сразу нескольких специалистов. Важным моментом в диагностике является обследование, в рамках которого пациенту следует обращать внимание на стопы, в частности - на признаки диабетической стопы. Здесь имеется в виду чрезмерная сухость кожи и ее утолщение, изменение цвета кожи, искривление (деформация) пальца, выраженные формы грибковых поражений, отечность ног и боли, сочетаемые с хромотой.
Диабетическая стопа: симптомы
При диагностике у врача проводится общий сбор и уточнение данных по состоянию пациента, определяется длительность проявления основного заболевания (диабета), осматриваются стопы при выявлении их рефлексов, чувствительности и др. Отдельная роль в диагностике патологии отводится результатам лабораторных исследований (показатели глюкозы, липопротеидов, холестерина, гемоглобина в крови; кетоновые тела, сахар в моче).
Ишемическая форма диабетической стопы требует проведения процедур рентгеноконтрастной аангиографии, УЗДГ сосудов (исследование нижних конечностей), периферической КТ-артериографии. Если есть предположения относительно актуальности для пациента остеоартропатии, то проводится рентгенография стопы с двумя проекциями, а также ультразвуковое и рентгенологическое денситометрия.
При появлении язвенного отделяемого необходима диагностика и соответствующие результаты по бакпосеву, при котором со дна язвенного поражения и с краев язвенного образования изымается отделяемого на изучение микрофлоры.
Лечение диабетической стопы зависит от формы заболевания.
При неропатической форме лечение построено на следующих принципах:
- нормализация уровня сахара в крови;
- устранение хирургическим путем отмерших тканей в окружении раны;
- применение антибиотиков в таблетированной или инъекционной форме;
- систематическое использование перевязочных материалов;
- обеспечение покоя пораженной области и в целом стопе.
При ишемической форме лечение сводится к следующим принципам:
- нормализация в крови уровня холестерина и сахара;
- использование антибиотиков;
- снижение за счет соответствующих препаратов уровня вязкости крови;
- лечение гипертонии;
- восстановление проходимости сосудов за счет соответствующего хирургического вмешательства;
- отказ от курения.
Показанием к ампутации является гнойный воспалительный процесс, поражающий кости стопы при одновременном критическом снижении тканевого кровоснабжения в этой области. В основном выполняется высокая ампутация, то есть производится удаление конечности на уровне верхней трети бедра или на уровне ее середины. Ввиду подобного лечения пациент становится инвалидом, самообслуживания, так же как и полноценная работа, становится затруднительным. Учитывая это, следует придерживаться профилактических мер, определенных врачом при сахарном диабете для недопущения развития такого заболевания, как диабетическая стопа.
Симптомы диабетической стопы требуют консультации диабетолога, подолога, сосудистого хирурга и ортопеда.
Если Вы считаете, что у вас Диабетическая стопа и характерные для этого заболевания симптомы, то вам поможет врач диабетолог (или подолога, сосудистый хирург).
Не нашли что искали? Появился вопрос врачу? Пишите в комментариях, и мы обязательно Вам поможем сделать все для точной диагностики заболеваний онлайн.